Los estudios combinados, ensayos clínicos que investigan simultáneamente un medicamento y un DIV bajo el Reglamento de Ensayos Clínicos (CTR) y la IVDR, se encuentran entre los desafíos regulatorios más complejos en medicina de precisión en la actualidad. La ausencia de una evaluación coordinada de la UE implica que los promotores se enfrentan a presentaciones nacionales separadas, interpretaciones divergentes de las autoridades nacionales competentes y plazos que pueden extenderse de 6 a 12 meses más allá de lo planificado.
La semana pasada presenté en la 16.ª Cumbre Europea de Biomarcadores Clínicos y Diagnósticos Complementarios en Londres, compartiendo datos y lecciones de más de 40 programas combinados que MDx CRO ha gestionado en más de 20 países de la UE. Este artículo sintetiza las conclusiones clave de esa presentación: qué desencadena los requisitos de estudios de rendimiento IVDR, por qué el mismo protocolo puede obtener tres respuestas diferentes de tres autoridades nacionales competentes, las principales RFI que observamos en todos los programas y cómo está evolucionando el panorama regulatorio con MDCG 2025-5 y el paquete de servicios sanitarios de diciembre de 2025.
Tanto si es un promotor farmacéutico que planifica su primer estudio combinado como si es un profesional de asuntos regulatorios que gestiona el proceso de presentación dual CTR/IVDR, este artículo le proporciona la inteligencia operativa que ningún documento de orientación ofrece.
¿Desea las diapositivas completas de la presentación sobre CDx?
Descargue el conjunto completo con estudios de caso, el mapa de plazos de aprobación de PSA y el marco de planificación por oleadas a continuación.
Descarga gratuita, presentada en la 16.ª Cumbre Europea de Biomarcadores Clínicos y CDx, Londres, marzo de 2026
El cuello de botella de los estudios combinados: por qué esto importa ahora
Los números cuentan la historia. Según el Informe de Análisis COMBINE de la UE 2024, hubo 402 solicitudes de estudios combinados en toda la UE, de las cuales 343 eran combinaciones CTR/IVDR, y el 86 % de ellas eran multinacionales. El tiempo medio de aprobación fue de 137 días, pero el rango fue enorme: de 45 a 267 días según el país, la vía de presentación y la calidad del expediente inicial.
La causa fundamental es estructural. No existe una evaluación IVDR coordinada entre los Estados miembros. Cada país evalúa el componente del estudio de rendimiento de forma independiente, utilizando portales nacionales, formularios nacionales y, de forma crítica, interpretaciones nacionales del mismo reglamento. Para los promotores que realizan ensayos oncológicos multinacionales con un diagnóstico complementario, esto significa una complejidad multiplicativa: cada país adicional añade no solo una presentación, sino una conclusión regulatoria potencialmente diferente sobre si se requiere siquiera una solicitud de estudio de rendimiento (PSA).
Y el volumen está creciendo. Las estimaciones de la industria proyectan más de 3.000 presentaciones de DIV esperadas para 2029 a medida que más programas oncológicos impulsados por CDx lleguen a la UE. El sistema ya está bajo presión.
Este es el entorno en el que opera ahora cada promotor de estudios combinados. La cuestión no es si se encontrará con opiniones divergentes de las autoridades nacionales competentes, sino cómo se prepara para ellas.
Mismo protocolo, mismo dispositivo, tres respuestas diferentes.
El caso presentado en CDx Europe implicaba a un promotor farmacéutico que planificaba un ensayo oncológico multinacional de fase 1b/2 en Francia, Alemania y España. El estudio utilizaba un diagnóstico complementario con marcado CE para realizar pruebas centrales de forma retrospectiva en muestras tumorales sobrantes, después de completar la inscripción, puramente como análisis exploratorio de biomarcadores. Sin procedimientos invasivos adicionales. Sin impacto en las decisiones de tratamiento exigidas por el protocolo. El promotor solicitó asesoramiento previo a la presentación de tres autoridades competentes de Estados miembros, presentando el mismo protocolo y la misma justificación científica a cada una.
Las tres respuestas fueron incompatibles.
La autoridad nacional competente 1 concluyó que no se requería PSA; aceptó el argumento del promotor de que la actividad era puramente exploratoria y no intervencionista.
La autoridad nacional competente 2 adoptó la posición opuesta: dado que el ensayo se estaba utilizando fuera del alcance de su finalidad prevista con marcado CE, y dado que los resultados discrepantes se comunicarían a los investigadores que potencialmente podrían actuar en consecuencia, clasificó el estudio como intervencionista y requirió autorización completa de PSA.
La autoridad nacional competente 3 no había emitido una respuesta definitiva dentro del período de consulta. Esta autoridad carece de un procedimiento de consulta estructurado formal para estudios de rendimiento y normalmente responde por correo electrónico sin plazos fijos.
Cuando presentamos esto en la conferencia, hubo una reacción audible en la sala. Varios asistentes asintieron inmediatamente; esto claramente resonó con su propia experiencia. La pregunta más reveladora provino de un director de asuntos regulatorios de una empresa farmacéutica de tamaño medio que preguntó: «Si la autoridad más estricta cambia de opinión en apelación y está de acuerdo con las demás, ¿tenemos entonces que explicar a la autoridad permisiva por qué hicimos algo que nos dijeron que no necesitábamos hacer?»
Esa pregunta captura perfectamente el absurdo operativo del sistema actual. Los promotores están atrapados entre armonizar hacia arriba, siguiendo el requisito más estricto en todas partes, lo que crea una carga innecesaria en jurisdicciones permisivas, y armonizar hacia abajo, lo que crea riesgo de cumplimiento en la más estricta.
¿Cómo se resolvió?
No se alcanzó un consenso armonizado entre las tres autoridades. El promotor apeló a la autoridad más estricta a finales de 2025, proporcionando justificación adicional y citando el hecho de que la autoridad más permisiva había aceptado el mismo protocolo sin ninguna presentación. A principios de 2026, el promotor era cautelosamente optimista de que la apelación tendría éxito.
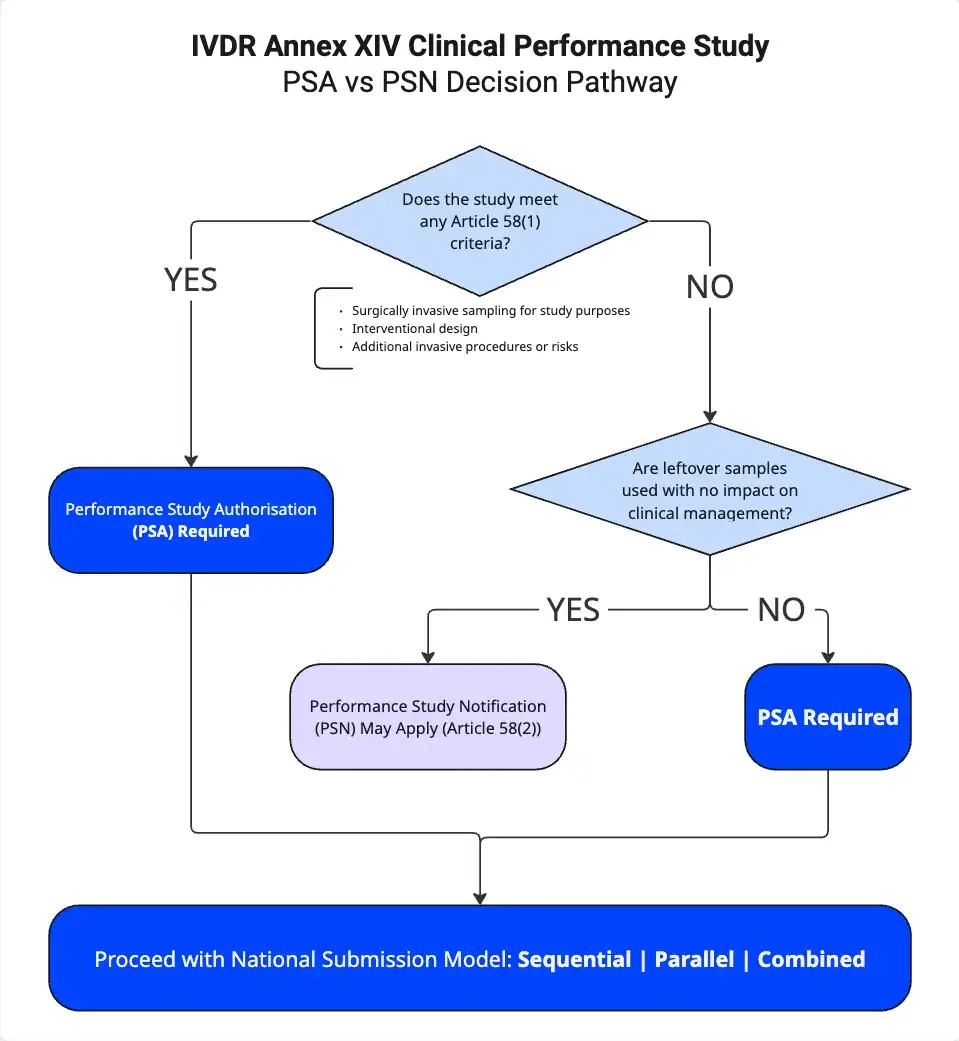
En paralelo, prepararon documentación de contingencia para un enfoque de doble vía: una PSA completa en el país que la requería, una notificación de estudio de rendimiento (PSN) en el país donde el resultado seguía siendo incierto, y ninguna presentación en el país que había aprobado el protocolo directamente. Cada país seguiría efectivamente su propio requisito regulatorio.
Impacto en el plazo: Las opiniones divergentes introdujeron aproximadamente 4-6 meses de retraso en el componente diagnóstico del ensayo, abarcando múltiples rondas de consulta previa a la presentación, preparación de expedientes específicos por país, procedimientos de apelación y la necesidad de compilar y traducir documentación del Anexo XIV para cada jurisdicción de forma independiente.
Actualmente no existe una vía formal de escalada o resolución de conflictos para las evaluaciones de estudios de rendimiento. Este es precisamente el vacío estructural que el piloto de evaluación coordinada del programa COMBINE pretende abordar.
¿Qué desencadena los requisitos de estudios de rendimiento IVDR?
Comprender las vías regulatorias es fundamental para cualquier estudio combinado. La IVDR establece tres rutas, y la distinción entre ellas determina todo: su plazo, su carga de documentación y si su estudio puede comenzar en absoluto.
Artículo 58.1 Autorización requerida
Esto se aplica a dispositivos sin marcado CE o dispositivos utilizados fuera de su finalidad prevista. El proceso implica una fase de validación de 25 días seguida de una revisión de 45 días. Necesita autorización completa de PSA cuando el estudio implica toma de muestras quirúrgicamente invasiva solo con fines de estudio, cuando es un estudio de rendimiento clínico intervencionista, o cuando hay procedimientos invasivos adicionales o riesgos más allá de la atención estándar.
Artículo 58.2 Vía de notificación
Esto se aplica a diagnósticos complementarios que utilizan solo muestras sobrantes, donde los resultados no influyen en el tratamiento durante el ensayo. La vía es inmediata o dependiente de la autoridad nacional competente después de la validación, según el Estado miembro.
Artículo 70 Dispositivos con marcado CE
Esta es una ruta de notificación de 30 días para dispositivos con marcado CE utilizados dentro de su finalidad prevista pero que implican procedimientos invasivos o gravosos adicionales más allá del uso normal. Un matiz crítico: si un DIV con marcado CE se estudia fuera de su finalidad prevista, la ruta de notificación del artículo 70 no se aplica; debe evaluarse bajo el artículo 58 en su lugar.
Los factores de decisión clave
Según nuestra experiencia en más de 40 programas combinados, las preguntas que determinan qué vía se aplica y dónde divergen las autoridades nacionales competentes son consistentes:
- Estado del marcado CE: para el uso específico del ensayo (finalidad prevista), no solo si el dispositivo tiene marcado CE, sino si el uso del ensayo se encuentra dentro del alcance marcado
- Si los resultados impactan en la gestión médica: este es el umbral más controvertido, ya que «intervencionista» en el contexto de la IVDR tiene un significado diferente de «intervencionista» en la legislación de ensayos clínicos
- Diseño del estudio: intervencionista frente a observacional
- Tipo de muestra: fresca frente a sobrante, y el nivel de invasividad requerido para recogerlas
- Perfil de riesgo: procedimientos adicionales frente a atención estándar
- Si los criterios de valoración del dispositivo están claramente distinguidos: de los criterios de valoración del fármaco
Las 12 principales RFI de más de 40 programas combinados
Estos son los datos que los documentos de orientación de MDCG no proporcionan. En más de 40 programas combinados, estas son las solicitudes de información (RFI) más frecuentes que hemos recibido de las autoridades nacionales competentes y los comités de ética en toda Europa:
1. Validación analítica insuficiente (GSPR 9.1a). La prueba es un ensayo de ensayo clínico, prototipo o prueba desarrollada en laboratorio (LDT) y no se desarrolló bajo control de diseño completo. Esto puede aceptarse en ensayos de fase temprana de EE. UU., pero es una razón común de rechazo en la UE.
2. Datos insuficientes que respaldan el punto de corte elegido. Se utilizó un pequeño número de muestras para la validación del punto de corte. Las autoridades nacionales competentes esperan justificaciones sólidas basadas en datos, no argumentos teóricos.
3. Definiciones carentes o vagas de criterios de valoración primarios relacionados con el rendimiento del DIV, y la ausencia de un plan de análisis estadístico para el componente del dispositivo.
4. El formulario de consentimiento informado (ICF) carece de contenido específico del estudio de rendimiento. Esto es extremadamente común en ICF combinados CT/PS. Las autoridades solicitan regularmente revisión en lenguaje para usuarios legos que distinga claramente la participación en el ensayo del fármaco de la participación en el estudio diagnóstico.
5. Objetivos inconsistentes entre la solicitud de ensayo clínico y la documentación del estudio de rendimiento. Cuando el CPSP dice una cosa y el CTA dice otra, espere una RFI.
6. Planes e informes de riesgo incompletos, con evaluación insuficiente en el folleto del investigador de cómo los resultados de pruebas inexactos podrían impactar en el ensayo clínico, especialmente para terapias de alta toxicidad.
7. Documentación del investigador y del centro que carece de referencias de PS, traducciones requeridas o certificados de seguro específicos del país.
8. Falta de consideración hacia el seguimiento del estudio del DIV bajo ISO 20916, especialmente en entornos de promotor-CRO o multicéntricos.
9. Opiniones divergentes entre comités de ética y autoridades nacionales competentes sobre riesgo, carga o beneficio, a veces dentro del mismo país.
10. Uso de muestras sobrantes para investigación futura sin documentación clara sobre trazabilidad, consentimiento o aprobación ética.
11. Procedimientos de seguimiento de seguridad en el CPSP no alineados con el artículo 74 de la IVDR y MDCG 2024-4.
12. Inexactitudes científicas en el CPSP, IB y documentación técnica; errores simples que erosionan la credibilidad y desencadenan un escrutinio adicional.
Qué significan realmente los «criterios de valoración específicos del dispositivo»
Uno de los errores más comunes que vemos en estudios combinados es que los promotores confían únicamente en los criterios de valoración de eficacia del fármaco (ORR, PFS, OS) como evidencia del rendimiento del DIV. Bajo la IVDR y MDCG 2025-5, los estudios de rendimiento deben generar datos que establezcan o confirmen el rendimiento del dispositivo, no el rendimiento del fármaco.
Criterios de valoración analíticos (a menudo utilizados en estudios de fase 1/2)
Estos incluyen tasa de resultados notificables, tasa de resultados no válidos, tasa de pruebas repetidas y tasa de fallo del ensayo; precisión y reproducibilidad en el entorno clínico; y exactitud en puntos de corte clínicamente relevantes.
Criterios de valoración clínicos (tipo CDx, a menudo utilizados en fase 3 y puente)
Estos incluyen concordancia con un ensayo de referencia clínicamente válido (PPA, NPA, OPA); sensibilidad y especificidad diagnósticas frente al estado clínico; estudios de resultados clínicos en el grupo seleccionado por DIV vinculados a criterios de valoración del fármaco; y estudios de puente clínico.
Qué no es suficiente como criterio de valoración único
El tiempo de respuesta solo, y los criterios de valoración de eficacia del fármaco (ORR, PFS, OS) sin medidas de rendimiento específicas del dispositivo.
Estudio de caso: del rechazo a la aprobación en 8 países
Uno de los programas presentados en detalle implicaba un CDx basado en NGS utilizado para detectar una mutación específica para la elegibilidad del paciente para terapia dirigida en una indicación de tumor raro. Era un ensayo global de fase 3 con un estudio de rendimiento combinado intervencionista en más de 30 centros de la UE.
El rechazo inicial
La primera presentación en la UE fue rechazada. Las razones fueron típicas de lo que vemos repetidamente:
- Datos de rendimiento analítico incompletos frente a GSPR 9.1(a) en el punto de corte de mutación
- Vínculo débil entre biomarcador, condición clínica y tratamiento; una brecha de validez científica
- Gestión de riesgos poco desarrollada para falsos negativos en una terapia de alta toxicidad
Qué hicimos
MDx CRO realizó un análisis completo de brechas y remediación que abarcó el informe de validez científica (SVR), el informe de rendimiento analítico (APR), el CPSP y el archivo de riesgos frente a los requisitos del Anexo XIII. Reescribimos el CPSP con criterios de valoración de decisión de tratamiento específicos del dispositivo, fortalecimos los datos analíticos en el umbral de decisión y cuantificamos el impacto de falsos negativos en el archivo de gestión de riesgos.
El resultado
Reenvío armonizado a 8 Estados miembros. Todas las RFI resueltas. Aprobaciones en los 8 países, en 4 meses.
Este caso ilustra un patrón que vemos consistentemente: la presentación inicial falla no porque la ciencia sea débil, sino porque la documentación no habla el lenguaje que las autoridades nacionales competentes esperan. Los mismos datos, presentados de manera diferente, logran un resultado completamente diferente.
El error más costoso que cometen los promotores
El error más caro que hemos visto cometer a los promotores en la parte IVDR de un estudio combinado es tratar la solicitud de estudio de rendimiento como algo secundario, algo que se «añade» después de que la solicitud de ensayo clínico ya está en marcha.
En un programa, el promotor no se había comprometido con los requisitos de la IVDR hasta aproximadamente tres meses antes del primer paciente planificado. En ese momento descubrieron que se requería una PSA en múltiples Estados miembros, que los requisitos de documentación no estaban armonizados en esos países, y que cada uno requería diferentes formularios locales, diferentes interacciones con comités de ética y, en algunos casos, traducciones certificadas.
El resultado fue un retraso de nueve meses en la parte europea del ensayo y un coste adicional estimado en el rango de 800.000-1.200.000 € al contabilizar la renegociación de CRO, las tarifas de reenganche de centros, los contratos modificados y el coste de oportunidad de los datos clínicos retrasados.
Esto no es un caso atípico. Los datos de encuestas de la industria muestran que una proporción significativa de promotores experimenta de 6 a 12 meses de retraso relacionado con la IVDR en programas combinados, y algunos informan retrasos superiores a 12 meses. La causa estructural es siempre la misma: el equipo farmacéutico y el equipo de diagnóstico operan en plazos desconectados, y la presentación de la IVDR no está integrada en el cronograma maestro del ensayo desde el principio.
Planificación por oleadas: el manual operativo
No todos los Estados miembros de la UE son iguales cuando se trata de presentaciones de estudios combinados. Una de las herramientas prácticas compartidas en la conferencia fue nuestro enfoque de planificación por oleadas, un marco estratégico para secuenciar las activaciones de países basándose en la arquitectura regulatoria, no solo en la prioridad comercial.
Oleada 1: velocidad, procesos paralelos/combinados
España ofrece revisión paralela, con presentación tanto a la AEMPS a través del portal como al comité de ética (generalmente por correo electrónico). Plazo total: aproximadamente 85 días.
Bélgica utiliza una revisión consolidada a través de CESP donde la autoridad nacional competente y el comité de ética coordinan y emiten una opinión única. Plazo: aproximadamente 60 días.
Estos son más rápidos porque el comité de ética y la autoridad nacional competente revisan simultáneamente, no secuencialmente.
Oleada 2: requisitos secuenciales
Alemania, Austria y Hungría requieren aprobación del comité de ética primero, seguida de presentación a la autoridad nacional competente. Esto añade el plazo completo del comité de ética (46-166 días) antes de que el reloj de la autoridad nacional competente siquiera comience. Plazos totales: 135-267 días.
Oleada 3: complejidad administrativa
Bulgaria requiere poderes notariales notarizados y apostillados, traducciones juradas y presentaciones por mensajería física.
Polonia requiere presentaciones en copia impresa tanto al comité de ética como a la autoridad nacional competente, incluidos documentos del centro firmados con tinta húmeda, traducciones juradas y requisitos más estrictos que demuestren el registro comercial del promotor y el poder notarial.
Irlanda tiene revisores no armonizados, lo que causa rondas de RFI inconsistentes.
Por qué importa la planificación por oleadas
Normalmente, es estratégico evitar presentar a países con alta carga administrativa en la oleada 1. Por ejemplo, Polonia requiere que todo el paquete de presentación se entregue al comité de ética y a la autoridad nacional competente por mensajería en forma impresa con firmas con tinta húmeda. Es más eficiente presentar primero a países con vías accesibles para que los comentarios de las RFI y las lecciones aprendidas puedan incorporarse desde el principio para las presentaciones más laboriosas.
La estrategia: escalonar la activación por arquitectura de presentación y carga administrativa, no solo por consolidación del regulador.

Cómo MDCG 2025-5 está cambiando el panorama
MDCG 2025-5, publicado en junio de 2025, es la primera orientación de preguntas y respuestas dedicada que aborda específicamente los estudios de rendimiento IVDR de manera integral. Cubre 54 preguntas en temas que promotores y autoridades nacionales competentes han estado debatiendo desde 2022, incluidos:
- Un árbol de decisión de vías regulatorias (Apéndice I) que proporciona un marco estructurado para determinar si una actividad planificada requiere una PSA, una PSN o ninguna presentación en absoluto
- Aclaración de que «intervencionista» en el contexto de la IVDR, es decir, que los resultados pueden influir en la gestión del paciente, tiene un significado diferente de «intervencionista» tal como se utiliza en la legislación de ensayos clínicos. Esta confusión ha causado una confusión significativa
- Una definición operativa de «muestras sobrantes» y las condiciones bajo las cuales desencadenan notificación en lugar de requisitos de solicitud completa
- Orientación sobre estudios combinados, incluidas las responsabilidades del promotor, el manejo de modificaciones sustanciales en las vías CTR e IVDR, y el papel del investigador del estudio de rendimiento
¿Las autoridades nacionales competentes la están siguiendo?
Parcialmente, y de manera desigual. Algunas autoridades han comenzado a alinear su orientación previa a la presentación con la lógica del árbol de decisión. Otras continúan aplicando sus propias interpretaciones, particularmente sobre la definición de «intervencionista», que sigue siendo el umbral más controvertido.
La orientación es explícitamente no vinculante: MDCG 2025-5 en sí mismo establece que no puede considerarse que refleje la posición oficial de la Comisión Europea y que solo el Tribunal de Justicia de la UE puede dar interpretaciones vinculantes. En la práctica, la adopción de orientación en los Estados miembros suele retrasarse de 12 a 18 meses después de la publicación antes de que una clara mayoría opere de manera consistente con ella.
El paquete de servicios sanitarios y la Ley de Biotecnología: ¿simplificará realmente los estudios combinados?
En diciembre de 2025, la Comisión Europea propuso dos piezas complementarias de legislación como parte de un paquete más amplio de servicios sanitarios. La primera es una revisión específica del MDR y la IVDR, destinada a simplificar el marco regulatorio existente. La segunda es la Ley de Biotecnología, que propone enmiendas al Reglamento de Ensayos Clínicos que son directamente relevantes para los estudios combinados.
Qué cambia la Ley de Biotecnología para los estudios combinados
Este es el desarrollo más consecuente. La Ley de Biotecnología introduce explícitamente una solicitud integrada única para estudios combinados. Bajo el marco actual, los promotores deben buscar autorización del ensayo clínico bajo el CTR y del estudio de rendimiento bajo la IVDR de forma completamente independiente: portales separados, evaluaciones separadas, plazos separados, interacciones separadas con los Estados miembros.
La Ley de Biotecnología propone eliminar ese requisito de doble vía. En su lugar, el promotor presentaría una única solicitud que abarcaría tanto el medicamento en investigación como el IVD mediante un proceso de autorización combinado gestionado en el marco del CTR. Esa evaluación estaría dirigida y coordinada por un Estado miembro ponente (RMS), con aprobaciones coordinadas en los países participantes.
La propuesta también acelera en general los plazos del CTR, reduciendo la revisión multinacional de la CTA de 106 días a 75 días, y hasta 47 días cuando no se emite ninguna solicitud de información.
Mi evaluación
No es, por primera vez, un mero deseo: hay sobre la mesa un mecanismo legislativo concreto que aborda directamente la causa estructural de raíz de los retrasos en los estudios combinados. Si se adopta tal y como se propone, supondría un verdadero cambio de paradigma.
No obstante, tres advertencias:
Calendario legislativo. Incluso con prioridad política, los plazos realistas de adopción e implementación son de 18–24 meses desde la propuesta. No espere que los promotores puedan utilizar la vía de solicitud única antes de finales de 2027, como muy pronto.
Brecha de implementación. CTIS deberá actualizarse para aceptar la documentación del estudio de rendimiento junto con la CTA, y las autoridades competentes de los Estados miembros deberán desarrollar capacidad de evaluación para los componentes IVD dentro de sus equipos de revisión del CTR.
El piloto COMBINE es el puente. El piloto del Proyecto 1 del programa COMBINE, lanzado el 13 de junio de 2025, ya está probando un enfoque de evaluación coordinada “todo en uno”. Los promotores que participan ahora están, en la práctica, ensayando el marco futuro.
El paquete de diciembre de 2025 sí tiene el potencial de simplificar de forma fundamental los estudios combinados. Pero los promotores que trabajen en 2026 seguirán operando bajo el marco actual. El consejo práctico sigue siendo: utilice el piloto COMBINE si puede, planifique la divergencia entre Estados miembros si no puede, y construya su estrategia de presentación del estudio combinado asumiendo que el actual sistema de doble vía seguirá vigente al menos hasta finales de 2027.
El error nº 1 que cometen los promotores en su primer estudio combinado
Asumen que el estudio de rendimiento del IVDR es un problema del fabricante del diagnóstico, no suyo.
El promotor farmacéutico diseña el ensayo, define la estrategia de biomarcadores, selecciona el ensayo y redacta el protocolo. Pero cuando la conversación pasa a la presentación bajo el IVDR, espera que su socio de diagnóstico lo gestione de forma independiente.
La realidad es que, en virtud del artículo 2(57) del IVDR, el “promotor” es la entidad que asume la responsabilidad del inicio, la gestión y la financiación del estudio de rendimiento y, en un estudio combinado, especialmente en ensayos de fase temprana, a menudo es la propia compañía farmacéutica.
Esta desconexión produce fallos previsibles:
- La solicitud del medicamento se presenta a través de CTIS meses antes de que siquiera se redacte el PSA
- El socio de diagnóstico no tiene acceso al protocolo del ensayo clínico, a la información a nivel de centro y a la documentación específica por país necesaria para completar el expediente del anexo XIV
- Cuando una NCA emite una RFI en la interfaz entre las dos solicitudes, ninguno de los equipos se hace cargo de la respuesta
MDCG 2022-10 es explícito: el promotor del ensayo clínico es responsable del cumplimiento global de los productos utilizados en el ensayo, incluido el IVDR. Cuando un promotor utiliza un IVD con marcado CE fuera de su finalidad prevista, asume responsabilidades de fabricante en virtud del artículo 16(1).
La solución es sencilla: desde el día 1 del diseño del ensayo, el flujo de trabajo del PSA debe integrarse en el cronograma del ensayo, con un responsable designado, gestión documental compartida y gobernanza conjunta entre los equipos farmacéuticos y de diagnóstico. Los promotores que lo hacen evitan la mayoría de los problemas. Los que no, son los que nos llaman nueve meses antes del cierre de la base de datos.
¿Cuánto tiempo ahorra el asesoramiento experto?
Según nuestra experiencia en más de 40 programas combinados, trabajar con una CRO con experiencia regulatoria específica en IVDR e IVD ahorra, de media, de 3 a 5 meses en comparación con equipos internos o CRO generalistas que abordan estudios combinados por primera vez.
El ahorro se acumula en tres áreas:
Estrategia previa a la presentación (4–6 semanas de ahorro). Un especialista sabe qué Estados miembros secuenciar en la Ola 1, qué espera realmente cada autoridad más allá del mínimo legal y qué cuestiones de clasificación fronteriza deben resolverse antes de presentar cualquier expediente. Evitar una sola clasificación errónea evita meses de corrección.
Preparación de la documentación (4–8 semanas de ahorro). Las CRO generalistas suelen preparar un único expediente de PSA y presentarlo de forma idéntica en todos los Estados miembros. Un especialista prepara desde el inicio paquetes adaptados por país: formularios locales correctos, requisitos específicos de los comités de ética, traducciones juradas y formatos de presentación específicos de cada portal.
Gestión de RFI (2–4 semanas de ahorro). Cuando una NCA emite una solicitud de información, un especialista redacta una respuesta que además anticipa cómo la misma cuestión puede plantearse por otras autoridades cuyas revisiones aún están en curso, evitando retrasos en cascada a lo largo de la ola.
Cinco pasos para reducir el riesgo de su próximo estudio combinado
Basándonos en los patrones observados en más de 40 programas, estas son las cinco acciones que marcan la mayor diferencia:
1. La ciencia primero: no subestime los datos de validación analítica. Los datos analíticos deben ser trazables y sólidos, especialmente en torno al punto de corte. El APR y el IB deben poder leerse como documentos independientes; las NCA los evalúan así.
2. Decida pronto la titularidad entre las partes interesadas. Promotor vs socio Dx vs CRO para las vías tanto del CTR como del IVDR. Una titularidad ambigua es la mayor fuente de retraso.
3. Diseñe desde el inicio criterios de valoración específicos del dispositivo. Analíticos y/o clínicos, no solo eficacia del fármaco. Si su plan de estudio de rendimiento solo incluye ORR como criterio de valoración, espere un rechazo.
4. Elabore pronto el paquete del anexo XIII/XIV. SVR, APR, CPSP, gestión de riesgos, lógica GSPR: evalúe las capacidades internas y las brechas antes de que empiece a correr el reloj de la presentación.
5. Utilice herramientas estructuradas para la variación multinacional. No confíe en la memoria ni en hilos de correo. Un diseño de estudio sólido combinado con una estrategia por país bien informada es lo que separa aprobaciones de 60 días de las de 267 días.
Mirando al futuro: 2026–2027
Según nuestra experiencia, empeorará ligeramente antes de mejorar de forma significativa, con un punto de inflexión probable entre finales de 2026 y principios de 2027.
La presión a corto plazo proviene del volumen. Más promotores son ahora conscientes de los requisitos del IVDR para estudios de rendimiento, lo que significa más presentaciones entrando en el sistema. La capacidad de las NCA no ha crecido de forma proporcional. Varios Estados miembros más pequeños aún carecen de revisores dedicados a estudios de rendimiento.
La mejora a medio plazo vendrá de tres desarrollos convergentes: MDCG 2025-5 reduciendo gradualmente las disputas de clasificación, el piloto de evaluación coordinada del programa COMBINE aportando lecciones procedimentales para mediados de 2026, y la propuesta de revisión legislativa de diciembre de 2025 introduciendo cambios estructurales para finales de 2027.
La mayor variable sigue siendo el comportamiento de las NCA. La adopción de la orientación regulatoria es desigual y lenta. Normalmente se necesitan 12–18 meses desde la publicación de un MDCG para que una clara mayoría de autoridades opere de forma consistente con ella.
Para los promotores que planifican programas en 2026, la realidad práctica no ha cambiado: planifique la divergencia entre Estados miembros, presupueste estrategias regulatorias específicas por país, incorpore el flujo de trabajo del IVDR en el diseño del ensayo, no después de presentar el CTR, y no asuma que lo que funcionó en un país funcionará en el siguiente.
Descargar la presentación completa
Este artículo se basa en mi presentación en el 16th Clinical Biomarkers & Companion Diagnostics Summit Europe en Londres (30 de marzo–1 de abril de 2026). El conjunto completo de diapositivas incluye datos adicionales, el mapa de plazos de aprobación del PSA en los Estados miembros de la UE y estudios de caso detallados que no pudieron cubrirse en formato de artículo.
¿Necesita ayuda con su estudio combinado?
MDx CRO ha gestionado más de 40 programas combinados en más de 20 países con una tasa de aprobación del 100% y más de 90 presentaciones de estudios de rendimiento en la UE27. Nuestro programa más rápido pasó del inicio al desarrollo completo del paquete de estudio IVD y su presentación en 4 semanas.
Si está planificando un estudio combinado bajo el CTR y el IVDR, hable con nuestro equipo sobre cómo podemos acelerar su camino hasta el primer paciente evaluado.
Preguntas frecuentes sobre estudios combinados IVDR
Los requisitos de estudio de rendimiento del IVDR se activan a través de tres vías. El artículo 58.1 exige autorización para dispositivos sin marcado CE o dispositivos utilizados fuera de su finalidad prevista. El artículo 58.2 exige notificación para diagnósticos complementarios que utilicen únicamente muestras sobrantes. El artículo 70 exige notificación para dispositivos con marcado CE que impliquen procedimientos adicionales gravosos. Los factores clave de decisión incluyen el estado del marcado CE para el uso específico en el ensayo, si los resultados afectan a la gestión médica, el diseño del estudio, el tipo de muestra y el perfil de riesgo.
Los plazos de aprobación varían según el Estado miembro. El EU COMBINE Analysis Report 2024 muestra una media de 137 días, con un rango de 45–267 días. Los países con revisión paralela por comité de ética y autoridad nacional, como España (~85 días) y Bélgica (~60 días), son más rápidos que aquellos con revisión secuencial, como Alemania, Austria y Hungría (135–267 días).
Según datos de más de 40 programas combinados, las RFI más comunes incluyen validación analítica insuficiente conforme a GSPR 9.1(a), datos insuficientes que respalden el punto de corte seleccionado, ausencia de criterios de valoración específicos del dispositivo en el CPSP, formularios de consentimiento informado sin contenido específico del estudio de rendimiento y objetivos incoherentes entre la solicitud del ensayo clínico y la documentación del estudio de rendimiento.
MDCG 2025-5, publicado en junio de 2025, es la primera guía integral de preguntas y respuestas para estudios de rendimiento del IVDR. Introduce un árbol de decisión de la vía regulatoria, aclara que “intervencional” en el contexto del IVDR difiere de la definición del CTR, define “muestras sobrantes” y aborda las responsabilidades del promotor en estudios combinados. La adopción por las autoridades nacionales es desigual y se espera una alineación completa en 12–18 meses.
La Ley de Biotecnología propuesta en diciembre de 2025 introduce una única solicitud integrada para estudios combinados en el marco del CTR. Si se adopta, eliminaría la necesidad de presentaciones dobles bajo el CTR y el IVDR. No se espera una implementación realista antes de finales de 2027. El piloto del programa COMBINE está probando actualmente la evaluación coordinada como puente hacia el marco futuro.